|
БЕРЕМЕННОСТЬ
Беременность — естественное физиологическое состояние, сопровождающееся
огромными физическими и эмоциональными изменениями в организме будущей
матери, а также приводящее к определенным психологическим изменениям
и будущего отца.
Будущие родители должны знать и хорошо представлять, как происходит
оплодотворение, развивается зародыше, каковы наиболее благоприятные
условия для развития плода и нормального течения беременности.
Анатомия и физиология женских половых органов. Женский
таз.
Необходимо знать строение половых органов, их основное назначение,
те изменения, которые происходят в организме женщины в норме вне
беременности, во время беременности, после родов, а также при ряде
гинекологических заболеваний.
Костный таз образует родовой канал, по которому происходит движение
плода. Неблагоприятные условия внутриутробного развития, заболевания,
перенесенные в детском возрасте и в период полового созревания,
могут привести к нарушению строения и развития таза. Таз может быть
деформирован в результате травм, опухолей и другой патологии.
Отличия в строении женского и мужского таза становятся особенно
выраженными в зрелом иозрасте. Кости женского таза более тонкие,
гладкие и менее массивные, чем кости мужского таза. Плоскость входа
в малый таз у женщин имеет поперечно-овальную форму, а у мужчин
-форму карточного сердца.
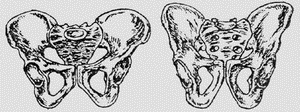
Женский и мужской таз
В анатомическом отношении женский таз ниже, шире и больше в объеме.
Лобковый симфиз в женском тазу короче мужского. Крестец у женского
таза шире, крестцовая впадина умеренно выгнута. Полость малого таза
у женщин напоминает цилиндр, а у мужчин воронкообразно сужается
книзу. Лобковый угол шире (90-100°), у мужчин -- 70-75°.
Копчик выдается кпереди меньше, чем в мужском тазу. Седалищные кости
в женском тазу параллельны друг другу, а в мужском сходятся. Все
эти особенности имеют очень большое значение в процессе родового
акта.
Таз взрослой женщины состоит из 4 костей: двух тазовых, одной
крестцовой и одной копчиковой, прочно соединенных друг с другом.
Тазовая кость, или безымянная, состоит до 16-18 лет из 3 костей,
соединенных хрящами в области вертлужной впадины: подвздошной, седалищной
и лобковой. После наступления полового созревания хрящи срастаются
между собой, и образуется сплошная костная масса — тазовая кость.
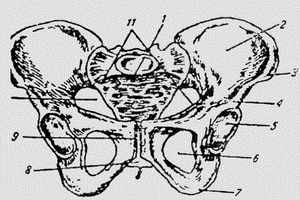
Женский таз:
1 — крестец; 2 — крыло подвздошной кости; 3 — передневерхняя ость;
4 — передненижняя ость; 5 - ветлужная впадина; 6 — запи-рательное
отверстие; 7 — седалищный бугор; 8 — лобковая дута; 9 — симфиз;
10 — вход в малый таз; 11 — безымянная линия
Верхние и нижние ветви лобковых костей спереди соединяются друг
с другом посредством хряща, образуя малоподвижное соединение, что
позволяет несколько растянуться ему при беременности, увеличивая
таким образом объем таза.
Крестец и копчик, состоящие из отдельных позвонков, образуют заднюю
стенку таза.
Различают большой и малый таз. Наибольшее значение при беременности
имеет малый таз, так как он представляет собой часть родового канала.
Его форма и размеры имеют очень большое значение в течение родов.
В малом тазу различают вход, полость и выход. В полости малого таза
выделяют широкую и узкую части. В соответствии с этим различают
четыре плоскости: плоскость входа в малый таз, плоскость широкой
части малого таза, плоскость узкой части малого таза и плоскость
выхода из малого таза. Если соединить середины всех прямых размеров
малого таза, то получится линия, изогнутая в виде крючка, которая
называется проводной осью таза. Движение плода по родовому каналу
происходит по направлению проводной оси таза.
Исследование таза
Проводится у беременной при первом посещении женской консультации
путем осмотра, ощупывания и измерения. Особое значение придается
осмотру пояснично-кре-стцового ромба, представляющего собой площадку
на задней поверхности крестца. Верхним углом ромба является углубление
между остистым отростком V поясничного позвонка и началом среднего
крестцового гребня. Нижний угол соответствует верхушке крестца,
боковые углы — задне-верхним остям подвздошных костей.
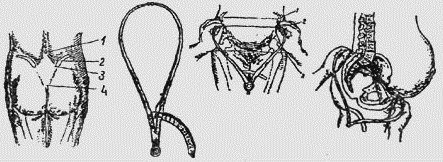
Методика измерения размеров таза
При нормальных размерах и форме таза ромб приближается к квадрату,
при неправильном тазе форма и размеры его меняются.
Тазомер — специальный инструмент для измерения размеров таза.
Размеры таза
Distantia spinarum — 25-26 см, это расстояние между самыми отдаленными
точками передних, верхних остей подвздошных костей.
Distantia cristarim — 28-29 см, это расстояние между самыми отдаленными
точками гребешков подвздошных костей.
Distantia trochanterica — 30-31 см, это расстояние между самыми
отдаленными точками вертелов бедренных костей.
Conjugate diagonalis extarna — 20-21 см, это расстояние от верхнего
края лона до верхушки ромба Михаэлиса.
Мягкие ткани таза покрывают костный таз с наружной и внутренней
поверхности. Мышцы тазового дна располагаются в три слоя. Такое
расположение мышц имеет большое практическое значение во время родов
при изгнании плода, так как они все растягиваются и образуют широкое
мышечное кольцо, являющееся продолжением костного кольца. Часть
тазового дна, располагающаяся между задней спайкой половых губ и
заднепроходным отверстием, называется акушерской промежностью.
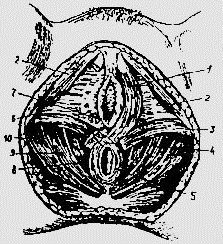
Мышцы тазового дна:
1 -- луковично-пещеристая мышца; 2 — седалищно-пещерис-тая мышца;
3 — поверхностная поперечная мышца промежности; 4 — сухожильный
центр промежности; 5 — сфинктер прямой кишки; 6 — мочеполовая диафрагма;
7 — бартолинова железа; 8-10 — диафрагма таза
Тазовое дно, образованное тремя слоями мышц и фасциями является
опорой для внутренних половых органов и других органов брюшной полости.
Несостоятельность мышц тазового дна может привести к выпадению половых
органов, мочевого пузыря, прямой кишки.
Половые органы женщины
Половые органы делятся на наружные и внутренние.
К наружным половым органам относятся: лобок, большие и малые половые
губы, клитор, девственная плева, преддверие влагалища, лобок, железы
преддверия влагалища.
Наружные половые органы принято считать органами полового чувства.
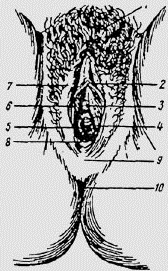
Наружные половые органы женщины:
1 — лобок; 2 — клитор; 3 — наружное отверстие мочеиспускательного
канала; 4 — девственная плева; 5 — вход во влагалище; 6 -- малая
половая губа; 7 — большая половая губа; 8 — задняя спайка губ; 9
— промежность; 10 — задне-проходное отверстие.
Лобок (mons pubis) — представляет собой богатое подкожным жиром
возвышение, располагающееся спереди и выше лобкового сочленения.
Верхней границей лобка является поперечная кожная бороздка — надлобковая
складка, справа и слева от лобка — паховые складки, кзади лобок
сливается с большими половыми губами. Лобок покрыт волосами. Рост
волос на лобке связан с деятельностью яичников и коры надпочечников.
Большие половые губы (labia majora pudendi) — две продольные складки
кожи, ограничивающие с боков половую щель. Спереди они переходят
в кожу лобка, кзади посте-
пенно сужаются и, соединяясь по средней линии, образуют заднюю
спайку. Кожа на внешней поверхности покрыта волосами, содержит потовые
и сальные железы.
Внутренняя поверхность покрыта нежной розовой кожицей. Пространство
между большими половыми губами называется половой щелью.
В толще половых губ заложены железы преддверия — бартолиновы,
вырабатывающие секрет. Железы располагаются в толще задних отделов
больших губ, их выводные протоки открываются в борозде, образованной
малыми половыми губами и плевой.
Пространство между задней спайкой и заднепроходным отверстием
называется промежностью. Она представляет собой мышечно-фасциальную
пластинку, покрытую снаружи кожей; на коже промежности заметна линия,
идущая от задней спайки до заднего прохода — шов промежности. Высота
промежности снаружи 3—4 см. По направлению вглубь промежность сужается,
так как влагалище и прямая кишка приближаются друг к другу.
Малые половые губы (labia minora pudendi) — вторая пара продольных
кожных складок. Они располагаются кнут-ри от больших половых губ
вдоль основания последних. Спереди малые половые губы раздваиваются
и образуют 2 пары ножек. Передняя пара, соединяясь по средней линии
над клитором, образует складочку — крайнюю плоть клитора. Вторая
пара ножек, соединяясь под клитором, образует уздечку клитора. Кзади
губы становятся ниже и сливаются с большими на уровне средней трети
последних, богато снабжены сосудами и нервными окончаниями.
Клитор (clitoris) — небольшое конусовидное образование, состоящее
из 2 пещеристых тел. Клитор выдается в виде небольшого бугорка в
переднем углу половой щели. Различают головку, тело, состоящее из
пещеристых тел и ножек. Клитор обильно снабжен сосудами и нервами,
в коже клитора много нервных окончаний. Клитор является органом
полового чувства.
Преддверие влагалища (vestidulum vaginal) — пространство, ограниченное
спереди клитором, сзади задней спайкой половых губ, с боков внутренней
поверхностью малых половых губ. Преддверия является плева (ее остатки).
В преддверии открывается наружное отверстие мочеиспускательного
канала, выводные протоки больших желез.
Девственная плева (humer) — соединительно-тканная перепонка, закрывает
вход во влагалище у девственниц. Снаружи и со стороны влагалища
покрыта плоским эпителием, в соединительно-тканной основе есть мышечные
волокна, сосуды и нервы. Имеет отверстия разной формы. В соответствии
с этим плева бывает кольцевидной, полулунной, зубчатой, трубчатой
формы. После первого полового сношения происходит разрыв плевы,
от нее остаются гименальные сосочки. После родов сохраняются отдельные
обособленные друг от друга лоскутки плевы, они называются миртовидными
сосочками.
К внутренним полрвым органам относятся: влагалище, матка и придатки
матки (маточные трубы и яичники). Они являются органами деторождения.
Влагалище (vagina, colpos) — растяжимая мышечно-фиброзная трубка
длиной около 10 см. Оно несколько изогнуто, выпуклость обращена
кзади. Верхним своим краем влагалище охватывает шейку матки, а нижним
- открывается в преддверие влагалища.
Передняя и задняя стенки влагалища соприкасаются между собой.
Шейка матки выступает во влагалище, вокруг шейки образуется желобообразное
пространство — свод влагалища. В нем различают задний свод (более
глубокий) и передний (более плоский). Передняя стенка влагалища
в верхней части прилежит к дну мочевого пузыря и отделена от него
рыхлой клетчаткой, а нижний отдел ее соприкасается с мочеиспускательным
каналом. Верхняя часть задней стенки влагалища покрыта брюшиной,
ниже задняя стенка влагалища прилежит к прямой кишке.
Стенки влагалища состоят из трех оболочек: наружная (плотная соединительная
ткань), средняя (тонкие мышечные волокна, идут в разных направлениях)
и внутренняя (слизистая оболочка, покрытая множественными поперечными
складками, которые наиболее всего выражены в детородном возрасте).
Матка (uterus) — непарный полый орган, располагающийся в малом
тазу между мочевым пузырем (спереди) и прямой кишкой (сзади). Длина
матки колеблется от 6,0 до 7,5 см, из которых на шейку матки приходится
2,5-3 см. Ширина в области дна — 4-5,5 см, толщина стенок — 1-2
см. Матка спереди назад имеет форму сплющенной груши. В ней различают
дно, тело и шейку.
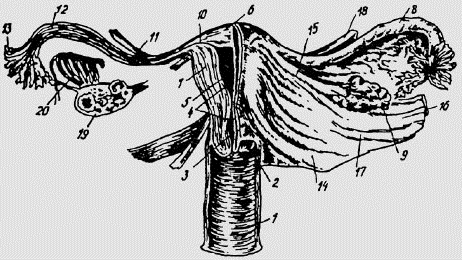
Внутренние половые органы женщины (фронтальный разрез):
1 — влагалище; 2 — влагалищная часть шейки матки; 3 — шеечный
канал; 4 — перешеек; 5 — полость матки; 6 — дно матки; 7 — стенка
матки; 8 — маточная труба; 9 — яичник; 10 — интерсти-циальная часть
трубы; 11 — истмическая часть трубы; 12 — ампулярная часть трубы;
13 — фимбрии трубы; 14 — крестцово-маточ-ная связка; 15 — собственная
связка яичника; 16 — воронкотазовая связка; 17 — широкая связка;
18 — круглая связка; 19 — яичник (на разрезе) с фолликулами и желтым
телом; 20 — паровариум
Дно матки — верхняя часть, выступающая выше уровня вхождения в
матку маточных труб. Тело матки имеет треугольное очертание, суживаясь
постепенно по направлению к шейке. Шейка является продолжением тела.
В ней различают влагалищную часть и верхний отрезок, примыкающий
к телу. Внутри шейки матки проходит церви-кальный канал, открывающийся
во влагалище наружным, а в полость матки - внутренним зевом.
В области углов основания матки в ее полость открываются маточные
трубы. На границе между телом матки и шейкой располагается перешеек
матки, из которого во время беременности формируется нижний сегмент.
Стенка матки состоит из трех основных слоев. Наружный слой представлен
брюшиной, являющейся ее серозной оболочкой. Средний слой — мышцы,
составляющие главную часть стенки. Мышцы переплетаются в различных
направлениях (продольном, поперечном и косом). Они во время беременности
гипертрофируются, и за счет этого вес матки достигает одного килограмма.
Особенно мощная мышечная прослойка в теле матки, внутренний слой
матки представляет слизистую оболочку, так называемый эндометрий
(функциональный и базальный слои).
Маточные трубы отходят от боковых поверхностей дна матки с обеих
сторон (tuba uterina, tuba Fallopii). Это парный трубчатый орган
длиной 10-12 см. Трубы заключены в складку брюшины, составляющую
верхнюю часть широкой маточной связки и носящую название «брыжейка
трубы». Маточная труба имеет следующие отделы: маточная часть
(в толще матки), перешеек (в складке брюшины) и ампула маточной
трубы (расширенная часть трубы, обращенная в брюшную полость). Концы
трубы называются воронкой трубы. Края воронки снабжены многочисленными
отростками различной длины и формы (бахромки). Одна из бахромок
тянется в складке брюшины до яичника. Просвет трубы уменьшается
по мере приближения к матке (1 см), а у воронки он расширен до 6-8
см. Снаружи труба покрыта соединительно-тканной оболочкой, под нею
- мышечная (продольный и поперечный слои) оболочка. Следующий, внутренний,
слой представлен слизистой оболочкой, выстланной мерцательным эпителием,
имеющим складки.
Яичники (ovarium) — парный орган, являющийся женской половой железой.
Это овальное тело длиной 2,5 см, шириной 1,5 см, толщиной 1 см.
В нем различают две поверхности и два полюса. Верхний край яичника,
закругленный, обращен к маточной трубе. Один полюс яичника соединен
с маткой собственной связкой. Второй полюс обращен к боковой стенке
таза. Свободный край яичника смотрит в брюшную полость. Другим краем
яичник прикреплен к заднему листку широкой связки. В яичнике имеется
корковый и мозговой слои. В корковом слое созревают фолликулы, в
мозговом проходят сосуды и нервы. Сверху яичник окутан эпителиальным
покровом, под которым расположена белочная оболочка.
Кровоснабжение матки происходит за счет маточных артерий, артерий
круглой маточной связки и ветвями яичниковой артерии. Яичник получает
питание из яичниковой артерии. Маточная труба питается также за
счет яичниковой артерии. Влагалище получает питание за счет подчревной
артерии. Венозная система внутренних половых органов представлена
маточным сплетением.
Иннервация матки и влагалища обеспечивается симпатической и парасимпатической
нервной системой.
Связочный аппарат половых органов представлен 4 парами крупных
связок:
1) широкая связка матки от ребра матки до боковых поверхностей
таза;
2) по широкой связке идет круглая связка матки, идущая в том же
направлении, параллельно маточной трубе и артерии, она к концу беременности
утолщается и ее можно прощупать через брюшную стенку у не очень
тучных женщин;
3) крестцово-маточная связка, идущая от крестца к задней поверхности
матки, при ее укорочении матка загибается кзади;
4) собственная связка яичников, идущая от боковых поверхностей
таза к яичнику. Связочный аппарат фиксирует анатомическое расположение
органов и обеспечивает их правильное взаимоотношение между собой.
Молочные железы. Это сложный в анатомическом и функциональном
отношении орган. Они расположены на передней грудной стенке между
III и IV ребрами. Тело железы имеет форму выпуклого диска с неровной
поверхностью спереди, где находятся выступы и углубления, заполненные
жировой клетчаткой. Задняя поверхность железы представлена сложными
альвеолярно-труб-чатыми железами, собранными в мелкие дольки, из
которых формируются крупные доли. Каждая доля имеет выводной проток.
Некоторые протоки могут соединяться перед выходом на поверхность
соска, поэтому число отверстий на соске может быть от 12 до 20.
Паренхима железы заключена в соединительно-тканный футляр, образованный
расслоением поверхностной грудной фасции, покрывающей спереди большую
грудную и зубчатую мышцы. Под передним листком расщепленной поверхностной
фасции имеется большое количество жировой ткани, окружающей молочную
железу снаружи и проникающей между ее долями. От фасциального футляра
вглубь железы распространяются соединительнотканные тяжи и перегородки.
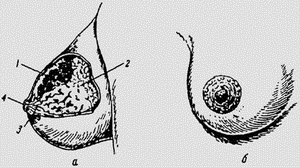
Молочная железа:
а — схема строения молочной железы: 1 — дольки молочной железы;
2 — жировая ткаш.; 3 — молочные протоки; 4 — сосок; б — околососковый
кружок (ареола) и сосок
Они пронизывают всю ткань железы и образуют ее мягкий остов, в
котором располагается жировая клетчатка, молочные протоки, кровеносные
и лимфатические сосуды, нервы.
Молочная железа снабжается кровью ветвями внутренней, грудной
и подмышечной артерий, а также ветвями межреберных артерий.
Менструальный цикл и его регуляция
Менструальный цикл — одно из проявлений сложного биологического
процесса в организме женщины, характеризующегося циклическими изменениями
функции половой системы, а также других систем организма (сердечнососудистой,
нервной, эндокринной и др.). Нормальный менструальный цикл включает
3 компонента:
1) циклические изменения в системе гипоталамус — гипофиз — яичники;
2) циклические изменения в гормонально зависимых органах (матке,
маточных трубах, влагалище, молочных железах);
3) циклические изменения (колебания функционального состояния)
в нервной, эндокринной и других системах организма.
Изменения в организме женщины на протяжении менструального цикла
носят двухфазный характер, что связано с ростом и созреванием фолликула,
овуляцией и развитием желтого тела в яичниках. Наиболее выраженные
изменения происходят в слизистой оболочке матки (эндометрии). Если
оплодотворение яйцеклетки не происходит, функциональный слой эндометрия
отторгается и появляются кровянистые выделения из половых путей
(менструация), что свидетельствует об окончании циклических изменений
в организме. Длительность менструального цикла определяют от первого
дня наступившей менструации до первого дня следующей менструации.
В норме продолжительность менструального цикла от 21 до 35 дней.
Наиболее оптимальным считается 28-дневный цикл.
В яичниках под влиянием гонадотропных гормонов гипофиза наблюдают
2 фазы:
1) фаза развития фолликула и разрыва созревшего фолликула — фолликулиновая
фаза;
2) фаза развития желтого тела - лютеиновая фаза.
Процесс созревания фолликула занимает первую половину менструального
цикла. Яйцеклетка, заключенная в фолликуле, увеличивается за счет
деления. В яичнике в это время вырабатываются эстрогенные гормоны
(эстрадиол, эстрон, эстриол). Под их воздействием происходит рост
и развитие матки, влагалища, наружных половых органов, а также появление
вторичных половых признаков, повышается тонус мускулатуры матки,
усиливается ее возбудимость, развиваются молочные железы и их функция,
происходит пролиферация в слизистой матки.
В фазе овуляции происходит разрыв зрелого фолликула и выход из
его полости созревшей, годной к оплодотворению яйцеклетки. Яйцеклетка,
окруженная лучистым венцом, вместе с фолликулярной жидкостью попадает
в брюшную полость, а в дальнейшем — в маточную трубу. Это происходит
в середине любого менструального цикла.
Фаза развития желтого тела (лютеиновая). На месте разорвавшегося
фолликула образуется новая железа внутренней секреции — желтое тело,
продуцирующее гормон прогестерон, который подготавливает организм
к беременности и потому называется еще гормоном беременности или
гормоном желтого тела. Кроме этого, он снижает возбудимость и сократительную
деятельность матки, способствует подготовке молочных желез к секреции
молока, перистальтике маточных труб и транспортировке яйцеклетки
в матку.
С момента обратного развития желтого тела продукция прогестерона
прекращается. В яичнике начинает созревать новый фолликул.
По характеру циклических изменений в матке выделяют 3 фазы:
1) фаза пролиферации;
2) фаза секреции;
3) фаза кровотечения (менструация).
Фаза пролиферации - фолликулиновая — продолжается до половины
любого менструального цикла (в среднем 14 дней), она начинается
сразу после менструации и заключается в разрастании желез в слизистой
матки под влиянием зреющего в яичнике фолликула и вырабатываемого
им эстрогенного гормона (фолликулина).
Фаза секреции (лютеиновая) длится также половину цикла. Она характеризуется
тем, что железы начинают вырабатывать секрет под действием гормона
желтого тела (прогестерона), образовавшегося на месте лопнувшего
фолликула.
Фаза кровотечения (менструация) включает десквама-цию (отторжение)
и регенерацию эндометрия. Регенерация происходит после отторжения
функционального слоя из тканей базального слоя. В физиологических
условиях на 4-й день цикла вся раневая поверхность слизистой оболочки
эпителизируется.
|